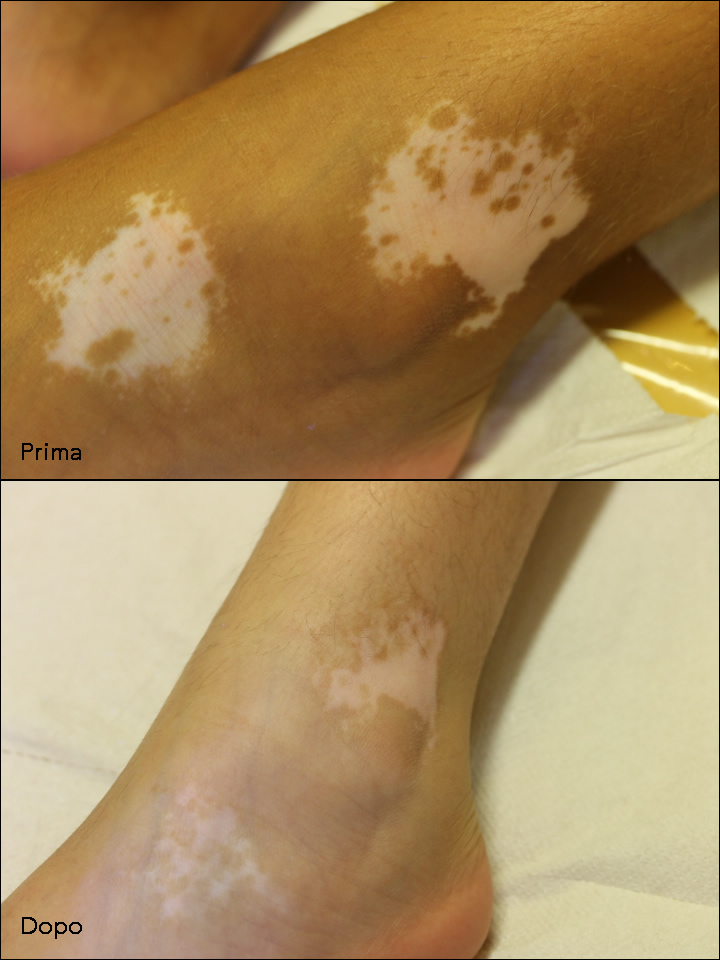
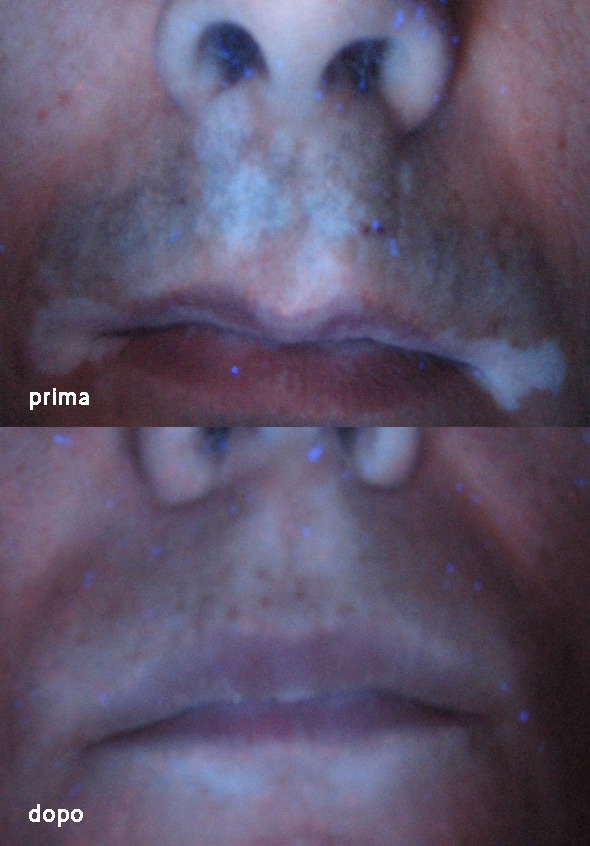
Le terapie per la cura della vitiligine (il protocollo controfasico)
Le terapie considerate migliori per questo disordine cutaneo vanno dalle fototerapie alle terapie immunosoppressive locali e sistemiche, dalle terapie integrative orali antiossidanti fino all’autoinnesto di melanociti, passando per molte altre.
(vedi Tabella 1)
Tuttavia, nessuna di queste risulta così efficace da costituire la terapia elettiva per questa patologia. La ragione di questa parziale inefficacia non è da attribuire soltanto alla terapia scelta in sé, ma anche, a nostro parere al mancato inquadramento clinico della vitiligine del singolo paziente.
È ormai chiaro che, quando la vitiligine è in fase di peggioramento (fase di attività), le fototerapie hanno una bassissima probabilità di migliorare il quadro clinico e che, piuttosto, è possibile che un eccesso di queste faciliti il fenomeno di Koebner (vedi paragrafo) causando l’insorgenza di nuove chiazze. Infatti molti pazienti riferiscono un peggioramento dopo l’esposizione solare o dopo un ciclo di fototerapia total body. Al contrario, in fase di ripigmentazione, è necessario insistere con trattamenti fototerapici che aiutino i melanociti a migrare nell’area affetta ricolorandola.
Sulla base di quanto detto sembrerebbe che l’approccio terapeutico adeguato alla vitiligine sia la combinazione di fototerapie e trattamenti immunosoppressivi. Tuttavia, quest’ultimi non possono essere eseguiti per lunghi periodi e inoltre non possono essere associati a fototerapie in modo aggressivo.
Per tutti questi motivi, è necessario individuare, durante la visita, la fase di attività che la malattia sta attraversando in modo da modulare gli approcci terapeutici e ottenere il miglior risultato possibile.
Un approccio terapeutico proporzionato alla attività clinica della vitiligine (il protocollo controfasico)
Per la cura della vitiligine non esiste quindi una sola terapia elettiva, ma piuttosto molteplici terapie tese a diminuire la reazione immunitaria e a stimolare i melanociti residui di riserva affinché si moltiplichino ricolorando le chiazze ipo/acromiche tipiche di questa malattia.
Un corretto protocollo terapeutico passa innanzitutto attraverso l’attenta visita di un dermatologo che sarà coadiuvato, se necessario, da altri specialisti (endocrinologo, immunologo/allergologo, psicologo, genetista, oculista).
Ciò è compiuto col fine di individuare “le caratteristiche” della vitiligine di ciascun individuo.
Infatti il dermatologo deve valutare:
- Lo stato di attivazione della vitiligine (in questo contesto, l’indice di attivazione, Vitiligo Activity Index (V.A.I.), è fondamentale per verificare se la malattia è in una fase stazionaria, in regressione o in peggioramento)
- Il tipo di vitiligine e la sua estensione (è necessario individuare se si tratta di vitiligine generalizzata, acrofaciale, localizzata, segmentale o seborroica)
- L’inquadramento genetico
- L’età del paziente
- Il fototipo del paziente (valutazione del colore della pelle e dei peli di ciascun individuo)
- L’associazione con altre malattie
- La presenza del fenomeno di Koebner (vedi paragrafo)
- Carenze vitaminiche
- Il coinvolgimento psicologico
- L’alterazione della qualità della vita
Metodo di valutazione dello stato di attività della vitiligine
È possibile stabilire se la vitiligine sia in fase di attivazione (peggioramento) con il semplice esame clinico delle chiazze, individuando elementi clinico-morfologici che sono patognomonici dell’andamento clinico. Le chiazze di vitiligine infatti possiedono dei segni tipici dello stato di peggioramento, di miglioramento e di stazionarietà.
Una volta individuati correttamente, questi segni permettono di stabilire l’andamento clinico della vitiligine del paziente.
Criteri clinico morfologici di valutazione delle chiazze vitiligoidee
Delle varie conformazioni morfologiche delle chiazze vitiligoidee, alcune possono essere certamente imputate al grado di attivazione della malattia.
Questi criteri di valutazione clinica riflettono molto fedelmente gli accadimenti avvenuti all’interno delle chiazze nei mesi immediatamente precedenti (circa 1-2 mesi prima) e sono dunque estremamente utili per identificare la situazione di attivazione della vitiligine del paziente al momento della visita.
Sulla base di questi criteri il GISV ha prodotto il primo score di valutazione clinica di attività della vitiligine (V.A.I.), un sistema di punteggio che dà come risultato un valore numerico al quale riferirsi sia per impostare la terapia (in maggior misura immunosopprimente o ripigmentante) che per verificare i risultati della stessa a distanza di tempo.
I criteri clinico morfologici per la valutazione delle chiazze vitiligoidee sono:
- Stazionarietà
Le chiazze sono caratterizzate da un bordo piuttosto netto. - Ripigmentazione follicolare
Come ben noto, una chiazza che produce punti normo o iperpigmentati in zone perifollicolari è una chiazza che sta producendo nuovi melanociti ed è quindi uno dei segni più comuni di miglioramento.
Questo fenomeno, detto di ripigmentazione follicolare, è dovuto alla differenziazione e migrazione dei precursori staminali dei melanociti del follicolo pilifero. I precursori dei melanociti maturi sono siti nell’area definita bulge (area del rigonfiamento) della porzione permanente del follicolo pilifero, dalla quale si originano sia i melanociti epidermici che quelli del bulbo pilifero stesso.
A volte le chiazze di vitiligine più piccole, quelle dal diametro di pochi millimetri, mostrano una diminuzione del diametro stesso in quanto la ripigmentazione follicolare avviene al bordo della chiazza. - Depigmentazione puntiforme
A volte è possibile osservare sulla cute sana, subito al di fuori del bordo della chiazza, delle depigmentazioni puntiformi molto vicine al bordo.
Questo fenomeno si manifesta durante il peggioramento della vitiligine. È infatti dalla confluenza di questi punti che la chiazza si allarga. - Delaminazione del bordo
La chiazza di vitiligine è caratterizzata dalla presenza di un bordo netto, lungo il quale improvvisamente si passa dal colore bianco della chiazza al colore normale della cute sana.
A volte si nota invece un bordo il cui colore lentamente degrada dal colore della cute sana al bianco della chiazza. Questo fenomeno, denominato delaminazione del bordo, è imputabile a un peggioramento della vitiligine e la chiazza, senza trattamenti, è destinata ad aumentare il suo diametro.
Il prurito nella zona affetta, pur presentandosi raramente, è un ulteriore sintomo indice di peggioramento.
Conclusioni
L’attività clinica della vitiligine è un parametro fondamentale per la corretta impostazione della terapia (il protocollo controfasico) da parte dello specialista, consentendo anche un semplice sistema di follow-up.
È dunque auspicabile che venga utilizzato anche per la comparazione delle varie terapie durante la loro valutazione scientifica.
L’identificazione del V.A.I è avvenuta da parte del nostro gruppo (GISV) ormai da diversi anni, durante i quali abbiamo testato la sua efficacia e correlabilità con l’andamento della vitiligine generalizzata. È tuttavia auspicabile che altri gruppi, utilizzandolo, confermino le nostre osservazioni.
Solo seguendo un metodo di indagine rigoroso è possibile realizzare un protocollo terapeutico mirato e dare così reali speranze di miglioramento ai pazienti affetti da vitiligine.
Dott. Claudio Comacchi
Dermatologo - Tricologo - Dermochirurgo
Firenze
Richiedi Informazioni o prenota un appuntamento
Tabella 1
Le terapie della vitiligine
- L-fenilalanina per uso topico + UVA/UVB
- Corticosteroidi topici
- Corticosteroidi intralesionali
- Corticosteroidi sistemici
- Kellina per uso topico + UVA
- Kellina cp + UVA
- L-tyrosine a basso dosaggio per os o topica
- L-dopa per os e per uso topico
- Melagenina I + esposizione a raggi infrarossi
- Melagenina II senza esposizione a raggi infrarossi
- Alpha-MSH intralesionale o sostanze analoghe
- Low-Energy Laser
- Epidermoabrasione + Fluorouracil 5% per uso topico
- Acido paraminobenzoico cp
- Pseudocatalase per uso topico
- Levamisole cp
- Ciclofosfamide cp
- Ciclosporina A cp
- Mechlorethamine per uso topico
- Isoprinosine cp
- Cistina cp + elioterapia
- Vitamina B 12, acido folico e acido ascorbico per os
- Laser ad eccimeri
- Minoxidil 2% + PUVA terapia
- PUVA terapia + alpha-tocoferolo per uso topico
- PUVA terapia
- UVB 311 nm (a banda stretta)
- Prodotti specifici per uso topico a base di Piperina (Pepe Nero)
- Prodotti specifici per uso orale a base di Piperina (Pepe Nero)
- Vitamina D